ペリオ・インプラント(歯周インプラント)は、以下のような方のための治療です
ペリオ・インプラント(歯周インプラント)は、歯周病とインプラント治療を併せて行う治療です。
特に次のような方に適しています。
- 歯周病で歯を失った
- 重度歯周病で「インプラントはできない。」と言われた
- 歯周病がある状態でインプラントを検討している
- インプラントを失敗したくない
- インプラントを長持ちさせたい
- 歯周病治療とインプラント治療を同時に考えたい
このような場合、歯周病を治療したうえでインプラントを行う歯周インプラント治療が重要になります。
インプラント治療は「歯周病のコントロール」で成否が決まります。
日本臨床歯周病学会 歯周インプラント認定医 × 歯周治療専門DHチームが担当します。
インプラント治療は、手術の上手さだけでは決して成功しません。
以下のすべてがそろったとき、初めて長持ちするインプラントが実現します。
10年、20年と長く使えるインプラントの条件
- 正確な診断(CT・歯周・咬合)
- 歯周病の徹底治療
- 骨の質と量の正しい評価
- 低侵襲で安全な手術計画
- 清掃性の高い補綴設計
- 治療後のメインテナンス
- 歯科医師と歯科衛生士の高度な連携(チーム医療)
当院では、この全工程を歯周インプラント認定医 × 学会認定歯科衛生士チームが一貫して担当します。東京都内で歯周インプラント認定医はわずか17名。当院はその貴重な1院です。
インプラントで最も多い誤解
多くの患者さんが、こう考えています。「骨があればインプラントは成功する」これは間違いです。
実際には、「歯周病が残っている状態で手術すると、ほぼ確実に失敗する」これが現実です。
骨は十分 → 歯周病残存
→ 3〜7年以内にインプラント周囲炎
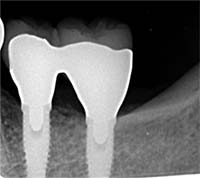 |
 |
| インプラント治療終了時の状態 | 7年経過後インプラント周囲炎を発症しているの状態 |
歯ぐきが腫れているのに手術
→ 粘膜・骨の炎症が広がり、骨吸収が加速
歯周病の原因菌が残ったまま
→ インプラントの周囲で増殖
プラークの取り残し
→ 天然歯より炎症が進行しやすい
インプラントは天然歯より防御機構(歯根膜)がないため炎症に弱いのです。だからこそ、「歯周病のコントロール」がインプラント成功の“最大のポイント”なのです。
こんな治療は“失敗につながる”可能性があります
インプラントのトラブル症例(再治療)を多く診てきた経験から、失敗した治療の共通点は明確です。以下に1つでも当てはまる場合、インプラントは長持ちしません。
歯周病を治療せずにインプラントを入れる
インプラント周囲炎の最大原因。
- 出血
- プラーク残存
- 歯ぐきの腫れ
- ポケットの深さ
これらが改善していない状態での手術は危険。
CT(3D)を撮らずに手術する
レントゲンだけでは“骨の幅・高さ・密度”がわかりません。
→ 神経損傷、上顎洞穿孔、初期固定不良の原因。

参考)
日本顎顔面インプラント学会認定79施設で調査した2009年1月から2011年12月までの計3年間で発生したインプラント手術関連の重篤なトラブル
| 第1 位 |
神経損傷:158 件(37.5%)
|
||
|---|---|---|---|
| 第2 位 | 上顎洞内インプラント迷入:63 件(15.0%) | ||
| 第3 位 | 上顎洞炎:61 件(14.5%) |
不要なGBR・サイナスリフトを行う(オーバートリートメント)
必要な量だけでよい骨造成を「過剰に行いすぎる」ケースがあります。
これは、
- 痛み・腫れ・感染リスク
- 治療期間の延長
- 長期安定性の低下
につながります。
定期的に噛み合わせを確認していない
インプラントは衝撃に弱く、噛み合わせのズレが破壊的影響を及ぼす。
- インプラント破折
- スクリュー緩み
- インプラント周囲炎
- 骨吸収
の多くは噛み合わせ不良です。
メインテナンスが年1回だけ
半年でインプラント周囲炎が進むこともあります。
→ 年1回では早期発見が不可能。
すべての患者に即時荷重(当日歯が入る)を行う
即時荷重には“厳密な適応条件”があります。骨質・初期固定が不十分な場合は早期脱落のリスクが急上昇。
難症例を「簡単にできます」と説明する医院
上顎洞近接・骨欠損・重度歯周病などの難症例は正確な診断と慎重な判断が必須。
「簡単」=判断力不足のサインです。
当院ではこれらの失敗リスクを全て回避するための治療体制を構築しています。
当院が大切にしていること(治療ポリシー7原則)
失敗例の反対側、つまり“インプラント成功のために必要なこと”を当院は以下のように徹底しています。
歯周病が治っていない状態では絶対に手術しない
歯周病はインプラント周囲炎の最大リスク。BOP・PCR・PPDを数値で管理し、炎症ゼロを目指します。

全症例でCT(CBCT)による3D診断を行う
骨の厚み・高さ・密度・上顎洞・神経位置・咬合方向すべてを立体的に把握。
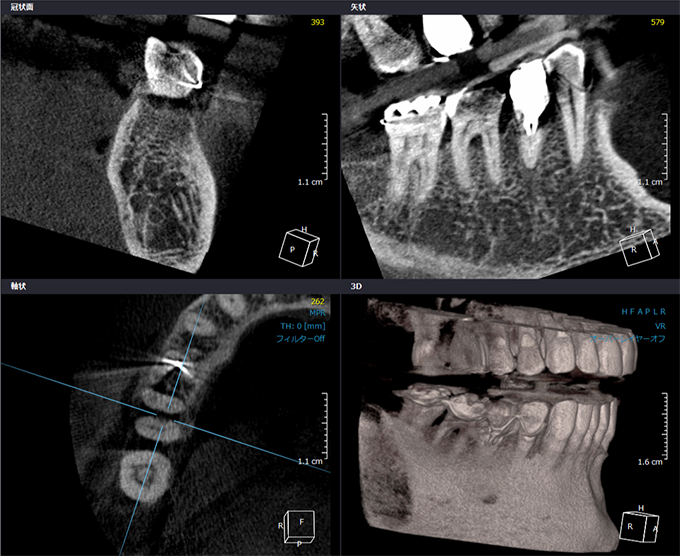
必要最小限の低侵襲手術(MI: Minimally Invasive)
切開・剥離・骨除去を最小限に。治癒が早く、長期安定が得られやすい。
骨不足症例には“複数の選択肢”から最適解を提案
GBR・ソケットリフト・サイナスリフト・ショートインプラント
→ 過度な骨造成はしない。
“壊れない噛み合わせ” を設計する
インプラントは噛み合わせのズレに弱い。咬合調整・干渉除去・負荷分散で破折やインプラント周囲炎を防ぐ。
メインテナンスを“治療の本体”と位置づける
周囲組織検査(PPD/BOP)・X線比較・清掃性確認・咬合調整。半年でインプラント周囲炎は進行する → 3〜6ヶ月間隔で管理。
認定医として“適応/非適応”を明確に説明
- 無理なインプラントは絶対にしない
- 他の治療法と比較
- 限界点とリスクも正直に説明
これらの原則は院長+DHチームの30年以上の臨床経験から導かれた“最も安全で長期安定しやすい治療設計” です。
インプラント患者の本音
多くの患者さんは口では言いませんが、心の中ではこう感じています。
- 「高額治療だから失敗したくない」
- 「何度も痛い思いをしたくない」
- 「できれば一生持ってほしい」
そしてこの感情に強く同意いたします。なぜなら、インプラントは“長く使えるかどうか”が最も重要な価値だからです。
当院はそのために診断 × 歯周治療 × 噛み合わせ × 骨評価 × メンテナンス × DH
すべてを統合した治療を行っています。
院長紹介
院長 梅村 匠
D.D.S(Doctor of Dental Surgery/米国) × 日本歯科医師
歯周インプラント認定医(東京都17名)
インプラント治療を成功に導くためには、歯周病・骨・噛み合わせ・外科・精密診断(CT/マイクロ)・メンテナンスこれらすべてを統合して扱う知識と経験が必要です。院長梅村は、そのすべての領域をエビデンスに基づいて扱える日本でも極めて稀少な歯科医師です。
| 【略歴】 |
|
|---|
| 【略歴】 | |
|---|---|
| 1988年 |
米国クレイトン大学歯学部 卒業(D.D.S取得) 米国歯科医師免許 取得 日本歯科医師免許 取得 |
| 1992年 | うめむら歯科医院 開院 |
アメリカと日本、両方の国家資格を持つ歯科医師は極めて稀少です。世界基準の外科・歯周・インプラント治療を学び、それを日本の臨床に応用しています。

【所属・認定資格】
- 歯周・インプラント領域
-
- 日本臨床歯周病学会 認定医
- 日本臨床歯周病学会 歯周インプラント認定医(東京都17名)
- 国際口腔インプラント学会(ISOI) 認定医
- 日本口腔インプラント学会
- OJ(Osseointegration Study Club of Japan)
- 歯周病学
-
- 日本歯周病学会
- 米国歯周病学会(AAP)
- 精密治療・顕微鏡治療
-
- 日本顕微鏡歯科学会(評議員)
- 噛み合わせ(咬合)
-
- 日本顎咬合学会 認定医
- 包括歯科臨床
-
- JIADSスタディクラブ東京(JSCT)
→ インプラント治療の成功条件となる
「歯周 × 骨 × CT診断 × 噛み合わせ × 外科 × メンテ」
すべての領域をカバーしています。
【役職】
- 日本臨床歯周病学会 国際交流委員
- 日本顕微鏡歯科学会 評議員
学会の「運営側」に立つ立場であり、国内外の専門家との交流・学術推進に携わっています。
【講演実績】
- 2023
-
2023/01/04 株式会社カイマンデンタル社主催 東京 「患者さんの心を掴むインプラント治療」
- 2022
-
2022/09/08 ESC(エクセレントデンタル・スタディー・クラブ) 名古屋 「歯科医院における理念経営を考える」 2022/07/30 日本臨床歯周病学会40周年記念大会 ランチオンセミナー 東京 「BIOHORIZONSを用いたシンプルでやさしいインプラント治療」 2022/04/23 日本顕微鏡歯科学会 第18回学術大会 東京 「上顎洞底挙上術におけるMIを追求する」 2022/03/30 Doctorbook Academy Clinical Conference 東京 「低侵襲で安全なソケットリフトを行うために」 2022/01/12 JSCT(ジアズスタディークラブ東京) 東京 「上顎洞底挙上術:粘膜穿孔部への対応と安全な手技について考える」
- 2021
-
2021/10/21 ESC(エクセレントデンタル・スタディー・クラブ) 名古屋 「上顎洞底挙上術を再考する」
- 2019
-
2019/11/10 日本顕微鏡歯科学会 第13回シーズンズセミナー 東京 「PRFとマイクロスコープを使用したソケットリフト法」 2019/09/12 ESC(エクセレントデンタル・スタディー・クラブ) 名古屋 「Strategy & Tactics of Minimally Invasive Implant Treatment」 2019/04/17 Doctorbook Academy Clinical Conference 東京 「日常臨床におけるPRF活用法」
- 2018
-
2018/03/18 顎顔面-包括歯科フォローアップセミナー 名古屋 「上質な医療を追及するマイクロスコープ活用術」 2018/02/25 日本臨床歯周病学会 中部支部教育研修会 名古屋 「歯周病の治療管理をベースにしたチーム医療の構築」
- 2016
-
2016/10/ 講演会 東京 CBCT&マイクロスコープ ~日常臨床で最大限活用する為に~ 2016/10/2 日本顕微鏡歯科学会 オータムセミナー エンドの予知性を高める CBCT&マイクロスコープ活用法 2016/9/28 うめむら塾 第2期生 第5回 歯周治療応用編 2016/9/22 講演会 岐阜 CBCT&マイクロスコープ 日常臨床で最大限活用する為に 2016/9/10 米国歯周病学会(AAP)米国サンディエゴ Platelet-rich fibrin(PRF)Conceptual and clinical evolution in implant and periodontal therapy 2016/7/27 うめむら塾 第2期生 第4回 歯周病治療の実践2 2016/6/26 講演会 新潟 CT・マイクロスコープの超・活用術!
~28年度保険改正の勘どころ!~2016/6/19 講演会 東京 CBCT&マイクロスコープ:日常臨床で最大活用する為に 2016/5/25 うめむら塾 第2期生 第3回 歯周病治療の実践1 2016/4/17 ヨシダ3D・CAD/CAMミーティングin東北 仙台 患者満足度を高めるCBCT活用術 2016/4/13 うめむら塾 第2期生 第2回 問診から検査まで 2016/3/26 うめむら塾 第2期生 第1回 理念に基づいた歯科医院づくり 2016/3/17 ESC(エクセレントデンタル・スタディー・クラブ) 名古屋 「医院は人なり」 一枚岩の組織をめざして 2016/1/24 日本顕微鏡歯科学会 ウィンターセミナー 50代から始める顕微鏡治療 ~How can I do it?~
*2015年以前の講演実績については院長紹介ページよりご確認ください。
【執筆】
- 2023
-
2023/07 THE INTERNATIONAL JOUNAL OF MICROSCOPE 執筆 USEFULNESS OF MICROSCOPES IN BASIC PERIODONTAL TREATMENT 2023/04 マイクロデンティストリーYEARBOOK2023 執筆 「上顎洞底挙上術におけるMIを追求する」
- 2021
-
2021/04 マイクロデンティストリーYEARBOOK2021 執筆 「上顎洞底挙上術:粘膜穿孔に対 するPRFとAFGを用いた新たな修復アプローチ」
- 2020
-
2020/07 THE INTERNATIONAL JOURNAL OF MICRODENTISTRY VOLUME11 NUMBER1 2020 執筆 「NOVEL APPROACH FOR MEMBRANE PERFORATION REPAIR USING PLATELET-RICH FIBRIN AND AUTOLOGOUS FIBRIN GLUE DURING SINUS FLOOR ELEVATION」
- 2016
-
2016 デンタルダイヤモンド 増刊号『よくわかる歯科小手術の基本』 執筆 「画像診断」P40~P46
- 2015
-
2015 歯界展望 10月号 執筆 インプラント関連分野におけるCBCT活用法 2015 歯界展望 9月号 執筆 口腔外科関連分野におけるCBCT活用法 2015 歯界展望 8月号 執筆 エンドとペリオにおけるCBCT活用法 2015 歯界展望 7月号 執筆 CBCT画像における注意点と活用法 2015 歯界展望 6月号 執筆 サポーティブセラピー
- 2014
-
2014 歯界展望 10月号 執筆 インプラント周囲炎と表面性状 2014 歯界展望 7月号 執筆 インプラント周囲炎と外傷性咬合
- 2013
-
2013 Dental Products News 10月号 執筆 患者の満足度を高めるCBCT活用法 2013 JIADSジャーナル 2月号 執筆 d-PTFEメンブレン(Cytoplast)を使用したGBR法
歯周インプラント認定医とは?
日本で唯一、“歯周病 × インプラント”を統合評価する専門資格
一般的なインプラントの資格は、「手術技術」や「メーカー講習」で終わることが多いですが、インプラントが実際に長持ちするかどうかを決めるのは、
- 歯周病
- 骨
- 噛み合わせ
- 歯肉の厚み
- 清掃性
- メインテナンス
- 患者のリスク因子
これら“すべて”です。その総合能力を持つ歯科医師だけに与えられるのが、歯周インプラント認定医です。
なぜこの資格が作られたのか?
以下の内容が、臨床研究で明らかになっています
- 歯周病の既往がある患者はインプラント周囲炎のリスクが 2〜4倍に上昇。
- 歯周病管理が不十分だとインプラントは数年で骨吸収を起こしやすい。
- 天然歯よりもインプラントのほうが炎症が広がりやすい。
つまり、“インプラント治療=外科治療” ではなく、“歯周+外科+噛み合わせ+清掃性+長期管理の複合治療”であることが明白になっています。この複合領域を統合的に扱える歯科医師を育てるために日本臨床歯周病学会が制定した資格が「歯周インプラント認定医」です。
資格取得のためにどんな審査があるのか?
この資格は名前だけのものではありません。以下のような極めて厳しい審査を通過する必要があります。
歯周病治療の症例提出(長期経過含む)
- 歯周基本治療
- 歯周外科
- 歯周組織再生
- SPT(メインテナンス)
- 長期予後(治療前・治療後・経過を含む)
インプラント治療の症例提出(難症例含む)
- CT診断の妥当性
- 骨量不足症例(GBRやサイナスリフト)
- 埋入位置・角度・深度の評価
- 補綴設計
- 噛み合わせの調整
- インプラント周囲炎予防の設計
- 術後フォローの内容
総合診断力のチェック
歯周・骨・咬合・清掃性・外科の全領域を一つの治療計画として統合できるかが問われます。
口頭試問(専門医による多角的質問)
提出症例と治療計画に対して
- なぜこの診断なのか
- なぜこの角度の埋入か
- なぜGBRを選択したのか
- 他の選択肢は?
- 想定されるリスクは?
- どうメンテナンスを行うか?
など、複数の専門医から深く問い質されます。
継続研修(アップデートが必須)
インプラントと歯周病治療は進化のスピードが速いため毎年、継続研修が義務づけられています。
他のインプラント関連資格との違い
※表は左右にスクロールして確認することができます。
| 資格 | 歯周病理解 | 骨造成理解 | 咬合理解 | CT診断 | メンテ | 総合治療 |
|---|---|---|---|---|---|---|
| 歯周インプラント認定医 | ◎ | ◎ | ◎ | ◎ | ◎ | ◎(唯一) |
| インプラントメーカー講習 | × | △ | × | △ | × | × |
| 日本口腔インプラント学会 認定医 | △ | ◎ | △ | ◎ | △ | △ |
→ 歯周インプラント認定医だけが“診断〜外科〜メンテ” を総合できる資格。
東京都内に17名しかいない理由
必要な専門領域があまりにも広く、以下の能力がすべて必要だからです:
- 歯周病治療の深い経験
- 長期予後の把握
- 骨造成の知識と経験
- サイナスリフトの理解
- 咬合理論
- CT診断(3D)
- 精密外科
- SPT(メンテナンス)
- 症例提出・口頭試問
- 継続的研鑽
→ 「インプラント治療の総合力」が必要です。だからこそ取得者が少ない現状です。
歯科衛生士(DH)チーム紹介
インプラント治療の “成功” と “長期安定” は歯科医師だけでなく、歯科衛生士(DH)の質で大きく変わります。
理由は明確で、
- 歯周病治療
- インプラント周囲炎予防
- 骨造成・サイナスリフト後の治癒管理
- 清掃性の改善
- 噛み合わせの微妙な変化の発見
- 患者のホームケア支援
これらは 歯科衛生士の専門領域 だからです。当院には、日本でも極めて稀少な“指導歯科衛生士” や “複数学会認定DH” が複数在籍し、学会講師や専門誌執筆を行う “教える側のDH” が揃っています。
あなたのインプラントを“長く守ることができる医院” である理由がここにあります。
歯科衛生士(DH)小宮 純子 — 勤続31年

歯周病・インプラント領域における日本トップクラスのDH。
歯周治療・マイクロスコープ活用・インプラントメンテナンスすべてに精通し、全国で講演・執筆活動を行う指導者です。
- 資格・認定
-
- 日本歯周病学会 認定衛生士
- 日本臨床歯周病学会 認定衛生士
- 指導認定歯科衛生士
- 日本顕微鏡歯科学会 認定衛生士
- インプラントコーディネーター
- 講演(完全要約)
-
- 日本顕微鏡歯科学会 DHセミナー(2022)
- 日本臨床歯周病学会 DHシンポジウム(2022)
- 日本臨床歯周病学会 年次大会(札幌)ケースプレゼン(2019)
- 中部支部教育研修会(名古屋)
- 全国の歯科医院・スタディクラブで院内研修
- うめむら塾(歯周教育プログラム)講師(2014〜2017)
歯周基本治療/SRP/PMTC/問診/検査/歯周外科/メンテナンスなど - その他、大量の講演(記録の通り)
- 執筆
-
- THE INTERNATIONAL JOURNAL OF MICROSCOPE
- Dental Diamond
- 日本臨床歯周病学会誌
- クインテッセンス「歯科衛生士」
- デンタルハイジーン
- 海外向け論文も含む
- 強み
-
- 30年以上の歯周治療経験
- インプラント周囲炎の早期発見に極めて強い
- SPTの質が高い(長期予後のデータ経験が豊富)
- 清掃性の評価・改善指導が圧倒的
→ “インプラントを長期で守れるDH”の象徴的存在。
歯科衛生士(DH)萩田 裕美 — 勤続22年
- 資格
-
- 日本臨床歯周病学会 認定衛生士
- 日本顎咬合学会 会員
- 強み
-
咬合(噛み合わせ)と歯周治療に強く、インプラントにかかる負荷の分散、噛み合わせからみるインプラント周囲炎予防に長けたDH。
歯科衛生士(DH)内藤 和美 — 勤続21年
多領域に精通した“複合型スペシャリストDH”
- 資格
-
- 日本臨床歯周病学会 指導歯科衛生士
- 日本臨床歯周病学会 認定衛生士
- 日本顎咬合学会 認定歯科衛生士
- 全米NLP®プラクティショナー
- デンタルNLP®トレーナー
- 臨床歯科麻酔 認定衛生士
- 第2種滅菌技士
- ケアマネージャー
- 講演・執筆
-
- 日本臨床歯周病学会 関東支部DHセミナー
- 日本臨床歯周病学会40周年大会(ハンズオン講師)
- dstyle WEBマガジン インタビュー
- ヨシダWebセミナー「PG菌って知ってる?」
- 医科歯科連携セミナー
- 多数の院内研修・講義
- 障害者通所施設での口腔機能支援
- 予防歯科セミナー多数
- 強み
-
- 心理学(NLP)を活かした患者コミュニケーション
- 高齢者の口腔機能改善
- 歯周病の早期発見
- インプラント周囲炎リスク管理
- 滅菌・感染管理も専門レベル
→ “歯周 × 心理 × 医科連携” を横断できる稀少DH。
歯科衛生士(DH)佐藤 智香子 — 勤続18年
- 資格
-
- 日本臨床歯周病学会 認定衛生士
- 日本顎咬合学会 認定衛生士
歯科衛生士(DH)岡本 久美 — 勤続4年
- 所属
-
- 日本顕微鏡歯科学会 会員
- 日本口腔インプラント学会 会員
- 日本臨床歯周病学会 会員
インプラント治療の流れ
当院のインプラント治療は、診断 → 歯周病治療 → 手術 → 噛み合わせ → メンテナンス
のすべてが連動しており、最終ゴールは 「長く安心して使えるインプラント」 です。
そのため、一般的な「相談 → 手術 → 被せ物」の“3ステップ治療”とは全く異なる、精密で再現性の高い治療プロトコル>を実践しています。
無料インプラント相談(認定医が担当)
インプラント相談は 完全無料 です。“インプラントの売り込み”ではなく、あなたに合った治療なのかを正しく判断する場として設けています。
無料相談で行う内容
- 現在のお口の状態の視診
- 歯ぐき(炎症・出血・腫れ)のチェック
- 噛み合わせの一次評価
- 骨の厚みの予測(触診・視診ベース)
- インプラント適応かどうかの一次判断
- 費用・治療期間の概要説明
- 他院の治療計画のセカンドオピニオン
- 不安点の解消(痛み・期間・骨不足・歯周病など)

相談後の判断
- インプラントの適応がありそう
- すぐには難しい(歯周治療が先)
- 他の治療(ブリッジ・義歯)が適す場合
などを 正確にフィードバック します。

精密検査(CT・歯周検査・噛み合わせ)
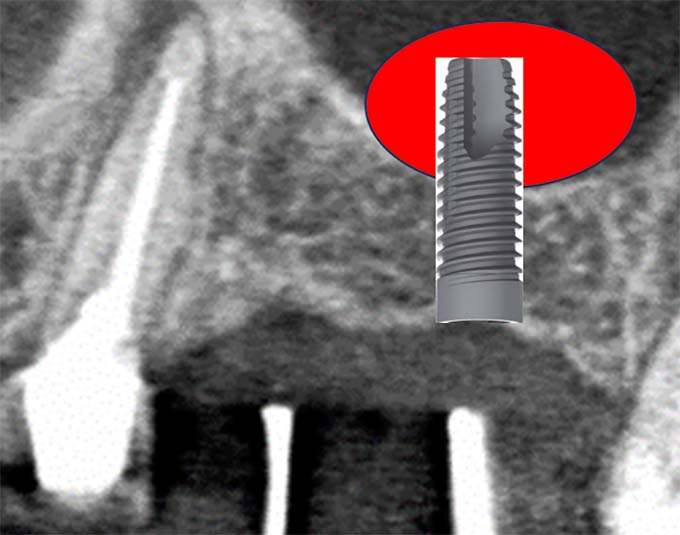
CT(CBCT)撮影
3Dで骨と周囲解剖を詳細に把握します。
確認する項目:
- 骨の厚み
- 骨の高さ
- 骨密度(Type 1〜4)
- 上顎洞(サイナス)の形態と距離
- 下顎管(神経)との距離
- 顎堤形態
- インプラント埋入可能位置と深度
- 咬合軸との関係
- 審美領域の骨幅と歯肉ライン
歯周組織検査(6点法)
- PPD(歯周ポケット)
- BOP(出血)
- PCR(プラーク量)
- 動揺度
- 歯肉の厚み
- 歯肉退縮の有無
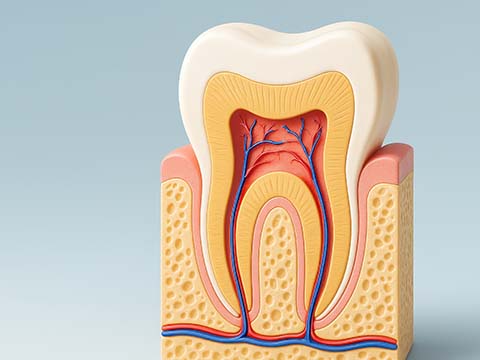
口腔内写真
噛み合わせ・歯列・清掃性・歯肉状態を初期記録として保存。
咬合分析
- 食いしばり
- 咬耗
- 咬頭干渉
- 片側咬合
- 前歯誘導
- 早期接触
- 顎位の安定性

歯周基本治療(最重要ステップ)
歯周病が治らないままではインプラントは必ず失敗します。当院では院長と専門DHチームで徹底した歯周治療を行います。
実施する内容
- スケーリング
- ルートプレーニング(SRP)
- 歯肉縁下プラークの除去
- 歯肉縁下歯石の除去
- 歯周外科処置(必要な場合)
- PCR値の改善
- BOPゼロを目指す徹底管理
- 清掃性の改善指導(担当DH制)
- 喫煙・糖尿病などの生活習慣改善
- 食いしばり対策(必要時)
再評価
歯周病の治りが悪い場合はインプラント適応外 と判断することもあります。

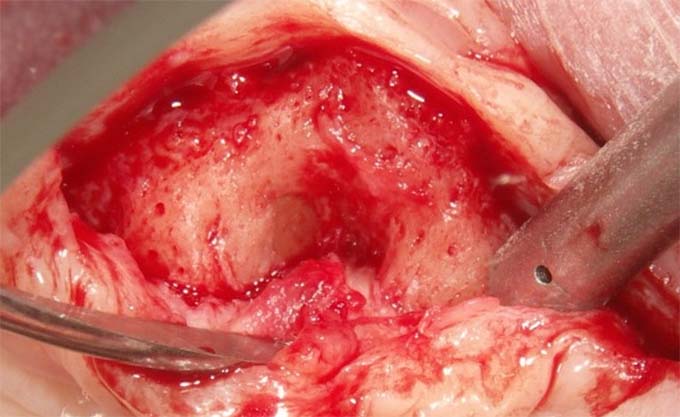
インプラント手術
当院の手術は “MI(Minimally Invasive=低侵襲)哲学” が中心です。
サージカルガイド(適応症)
CTデータから正確な位置・角度・深度を設計し、誤差を最小限に抑えます。
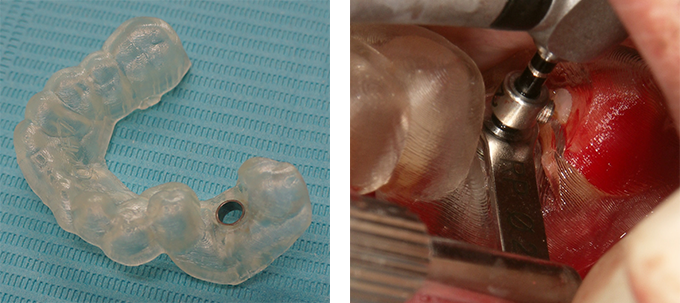
低侵襲手術
- 切開は必要最小限
- 骨削除も最小限
- 骨面温存
- 血流の確保
- 術後の腫れ・痛みの最小化
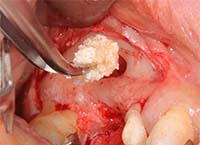
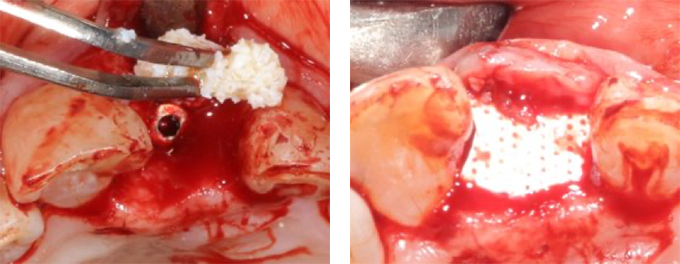
骨造成(GBR)
必要な場合のみ行います。
使用材料(例)
- 自家骨
- 人工骨(Bio-Oss, Cerasorb, Cytrans Granules等)
- d-PTFEメンブレン、NeoGenメンブレン
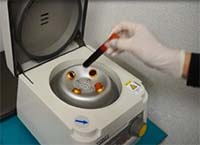
- PRF(患者血液由来)
- AFG(Autologous Fibrin Glue)
 |
 |
 |
| PRF(患者血液由来) | PRF(患者血液由来) | AFG(Autologous Fibrin Glue) |
ソケットリフト
上顎洞を数mm持ち上げる低侵襲上顎洞挙上術。院長はこの術式で、全国の歯科医師向けに複数講演しています。
サイナスリフト
骨が極端に不足し、大がかりに上顎洞の挙上を行うケースに必要。
即時荷重
適応基準を満たす場合のみ慎重に行います(骨密度・初期固定・咬合管理)。

治癒期間(オッセオインテグレーション)
骨とインプラントがしっかり結合するための期間です。
通常数週間〜数ヶ月。
この期間に行うこと
- ドクターとDHによる治癒チェック
- 清掃性の確認
- 噛み合わせの一次評価
- トラブル予防指導
- 生活習慣の確認

上部構造(被せ物:補綴)
インプラントは被せ物の設計で寿命が変わります。
補綴で行うこと
- 咬合接触の調整
- 咬頭干渉の除去
- 負荷方向のコントロール
- 清掃しやすい形態の付与
- 審美性(色・形)の調整
- 清掃性のチェック(DHと連携)
インプラント破折・スクリュー緩みの多くは噛み合わせが原因です。

メインテナンス(インプラント寿命の核心)
ここが最重要です。メンテナンスは “治療の本体” と考えています。
メインテナンス内容
- インプラント周囲組織検査(PPD・BOP)
- 骨レベルのX線比較
- プラーク(バイオフィルム)の徹底除去
- インプラント専用器具によるクリーニング
- 噛み合わせの再評価
- 食いしばりのチェック
- 清掃補助具の選択指導
- 生活習慣リスク管理
来院間隔
3〜6ヶ月
(状態良好でも最低半年に1回)
よくある質問(FAQ)
インプラント治療は、“何が本当で、何が間違いなのか” が分かりにくい治療です。
当院では、患者さんが持つ不安をすべて事前に解消できるよう、よくある質問とその回答をまとめています。読み進めるだけで、「インプラントの正しい基準」 が自然に理解できる構成です。
Q1. 安いインプラントと高いインプラント、何が違うのですか?
もっとも大きな違いは以下の5つです。
診断の精度
低価格重視の医院では診断工程を省略しがちです。
- CT(3D)を撮らない
- 骨密度を分析しない
- 歯周病のリスクを評価しない
- 噛み合わせを診断しない
これは インプラント失敗の典型要因 です。
骨造成や手術の質
経験不足の医院では “過剰GBR” や “不要なサイナスリフト” が起こりやすい。
材料(メーカー)のエビデンス
世界基準メーカーは長期データ(10〜20年)が豊富です。
低コストメーカーは、
・研究データが少ない
・部品供給が不安定
という問題があります。
補綴(被せ物)の設計
清掃性や噛み合わせの調整は医師の技術差が極めて大きい部分です。
メインテナンス体制
“入れたら終わり” の医院では年1回の簡易クリーニングのみでインプラント周囲炎の早期発見ができません。
当院からの回答
インプラントは “長く使える治療” を基準にすべきであり、費用だけで選ぶと後悔します。
当院は診断 → 歯周治療 → 手術 → 補綴 → メンテまで全工程を専門チームが担当する “長期予後型治療” です。
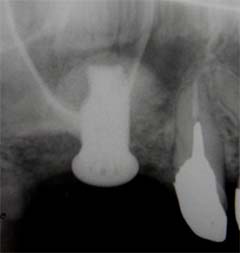
Q2. 骨が少ないと言われたのですが、インプラントできますか?
可能なケースが多いです。ただし、根拠あるCT診断 が必須です。当院では以下の選択肢から最良の方法を提案します。
GBR(骨造成)
人工骨・自家骨により骨を作る。
ソケットリフト
上顎洞を少しだけ押し上げる低侵襲術式。
院長はこの術式で複数の講演実績あり。
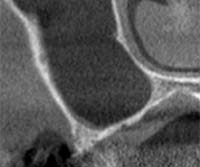 |
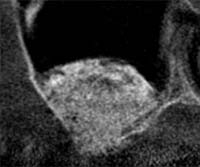 |
| 術前 | 術後(白い部分:骨) |
サイナスリフト
骨が極端に不足する場合に行う術式。

ショートインプラント
骨造成をせずに短いインプラントで対応。
傾斜埋入
骨量のある位置へ角度を変えて埋入する。
当院からの回答
“骨が少ない=できない” は間違いです。適切な診断があれば、無理のない治療計画が立てられます。
Q3. GBR(骨造成)は必要ですか?また、インプラントと同時にできますか?
GBRは “必要なケースに必要な量だけ” 行う治療です。
GBRが必要なケース
- 骨の高さが足りない
- 幅が足りない
- 骨欠損がある
- 上顎洞までの距離が近い
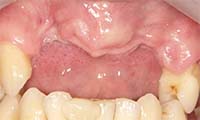 |
 |
| GBR前(骨が足りない) | GBR後 |
同時に行えるケース
- 不足が軽度
- 骨密度が良好
- 初期固定が得られる
分割して行うべきケース
- 骨が大きく不足
- 感染リスクが高い
- 安定が得られないケース
当院からの回答
無駄なGBRは一切行いません。過剰GBRは痛み・感染・腫れ・治療期間延長の原因です。
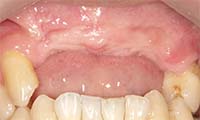
Q4. ソケットリフトとサイナスリフトの違いは何ですか?
上顎大臼歯部(奥歯)でよく問題になる “骨の高さ” の治療法です。
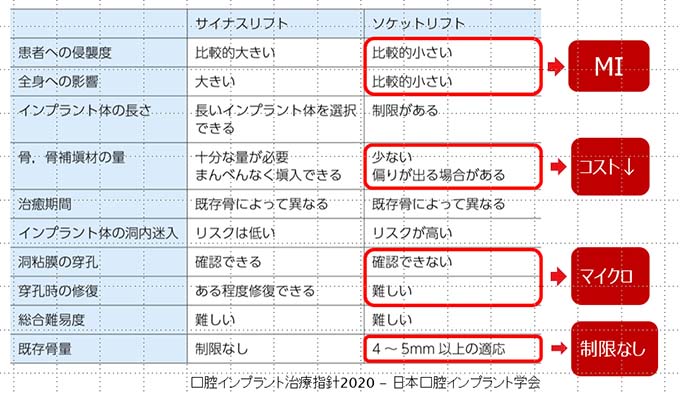
ソケットリフト
- 上顎洞を少量押し上げる
- 低侵襲
- 手術時間も短い
- 骨の高さがあと数mm欲しいケースに適応
- 院長はこの分野の講演多数
サイナスリフト
- 上顎洞を大きく持ち上げる
- 骨不足が大きい症例に必要
- 経験と技術差が最も出る術式
当院からの回答
身体への負担と安全性を最優先して最も低侵襲で成功率が高い方法を選択します。
Q5. 他院で「難しい」と言われたのですが、本当に治療できますか?
可能なケースも多いです。特に以下のケースは、当院に多く相談が来ます:
- 骨が極端に薄い
- 重度歯周病
- インプラント周囲炎の再治療
- サイナスリフト必須と言われた
- 他院で治療を断られた
重要なのは…
“本当に難しいかどうかはCTを見ないとわからない”
ということです。
当院からの回答
適応症・非適応症を明確にしたうえで安全にできる治療のみを提案します。
Q6. インプラントはどれくらい持ちますか?
条件が良ければ10年・20年以上安定して機能します。しかし以下の条件が揃わないと、寿命は大きく縮みます。
インプラントの寿命を縮める要因
- 歯周病の残存
- 清掃不良
- 噛み合わせのズレ
- メンテナンス不足
- 喫煙
- 糖尿病管理不良
- 骨の薄さへの過小評価
- 一部の骨吸収抑制剤や抗がん剤
インプラントが長持ちする条件
- 歯周病が治療されている
- 骨と歯肉の質が良い
- 清掃性の高い被せ物
- 噛み合わせが安定
- DHによるSPT(メンテ)が継続
- 生活習慣の改善
当院からの回答
寿命は“メンテナンスの質”で大きく変わります。当院のDHチームはインプラント周囲炎予防に特化しています。
Q7. 無料相談だけでも大丈夫ですか?
もちろん可能です。
無料相談でできること
- インプラントの適応かどうか
- 骨量の予測(視診ベース)
- 歯周病の状態の一次評価
- 治療期間と費用の大枠
- 他院計画のセカンドオピニオン
- インプラント治療のリスク説明
当院からの回答
初回相談は“あなたに合った治療かどうか”を判断するためのものです。無理な勧誘は一切行いません。
まとめ
インプラント治療は「入れる治療」ではなく「守り続ける治療」 です。そしてその成功は、手術が上手いだけでは決して実現しません。必要なのは以下の7つすべてです。
インプラント成功の7条件
-
正確な診断(CT・歯周・咬合)
→ 骨・歯肉・噛み合わせの全角度評価 -
歯周病治療(炎症ゼロへの管理)
→ インプラント周囲炎の最大リスクを取り除く -
骨造成(GBR・ソケット・サイナス)の正しい判断
→ “やらないほうが良いケース” を見極めることが重要 -
低侵襲で安全な外科手術
→ 痛み・腫れ・感染リスクを最小化 -
清掃しやすい補綴設計 × 噛み合わせ調整
→ 破折・緩み・インプラント周囲炎を根本防止 -
術後メインテナンス(SPT)
→ インプラントの寿命はここで大きく変わる -
歯科医師 × DH のチーム医療
→ 一人ではなく「組織の治療力」が成功をつくる
インプラントで悩んでいる方はお気軽にご相談ください
当院でインプラントをすると決めていなくても大丈夫です。まずは相談だけという方でもお気軽に。
院長:梅村匠
米国D.D.S/米国・日本歯科医師免許
歯周インプラント認定医(都内17名)
ISOI認定医/顎咬合学会認定医
サイナスリフト・PRF・CBCTの講演多数
専門誌執筆多数
DHチーム:国内トップレベルの専門衛生士
認定DH・指導DH・顕微鏡DH・インプラントコーディネーター
全国講演・執筆多数
歯周治療・メンテ・インプラント周囲炎予防のプロ集団
治療プロトコル:診断・歯周・外科・咬合・補綴・SPTの全統合
「長く使えるインプラント」のための全工程を、院長とDHが二人三脚で担当
あなたの“インプラントを長く持たせたい”という願いに
専門性と経験で応えます。インプラントは “勇気のいる選択” ですが、正しい医院・正しい体制で治療すれば10年、20年と安心して使い続けることができます。当院はそのための環境を「院長」「衛生士」「治療プロセス」すべてで整えています。
無料インプラント相談(認定医が対応)
インプラント治療は、“治療法の比較” や “ネットの情報” だけでは判断が難しい治療です。
そのため当院では、まず無料相談>を行っています。
無料相談でできること
- インプラントが適応かどうか
- 骨量の予測(CT前の一次評価)
- 歯周病の状態チェック
- 他院の治療計画のセカンドオピニオン
- リスク・治療期間・費用の大まかな説明
- 不安点の解消(痛み・骨不足・サイナスリフトなど)
認定医が直接対応します
相談は歯周インプラント認定医(東京都17名)である院長が責任を持って行います。
あなたの疑問・不安・治療の希望を丁寧に伺い、最善の選択肢を誠実にお伝えします。
ご予約方法
- 電話: 03-3652-1818
- WEB予約フォーム: WEB診療予約はこちらから
「インプラントの無料相談希望」とお伝えください。
無理な勧誘は一切ありません。まずは安心してご相談ください。




