根管治療が難しい理由・再発のメカニズム
なぜ根管治療は難しく、再発しやすいのか
根管治療は、歯科治療の中でも最も難易度の高い治療のひとつです。その理由は歯の内部構造の複雑さと細菌感染のしつこさにあります。
歯の根の中は「洞窟のように複雑」
歯の根の中(根管)は、表面からは一切見えません。実際には以下のような構造になっています。
- 主根管(メインルート)
- 側枝(細い枝のように伸びるサブ根管)
- 分岐根管
- 急カーブの湾曲
- 石灰化で狭くなった部分
- トンネル状の空洞
- 根の先端の細い出口(アペックス)
 側枝(細い枝のように伸びるサブ根管)
側枝(細い枝のように伸びるサブ根管)
この複雑さは、レントゲンの2D画像だけでは把握できず、肉眼での治療はまさに「懐中電灯なしで洞窟を探検するようなもの」。根管治療が失敗しやすい理由は、見えないものを手探りで治す構造的限界にあります。
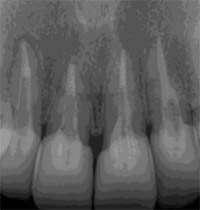
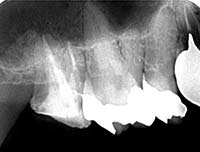
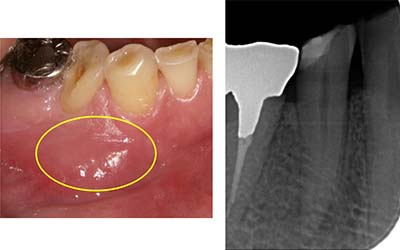
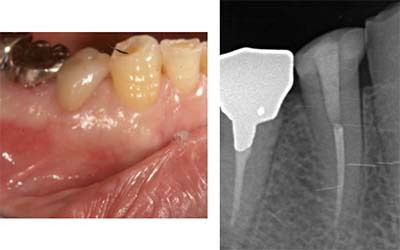
当院での治療例です。ご来院された(初診時)治療前の状態と根充後(治療後)の状態をレントゲンとCTで確認すると次のようになります。
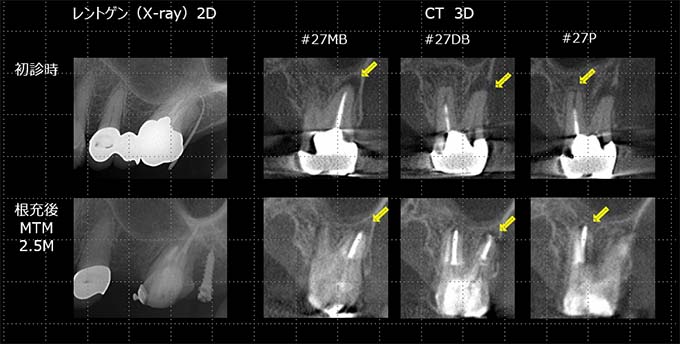
しっかりと根充されていることがCTにより確認すことができます。
細菌感染は“目に見えないレベル”で広がる
根管治療で除去すべきはバイオフィルム(細菌の膜)。これは粘着性があり、薬液に短時間触れただけでは除去できません。Bystrom & Sundqvist(1983)では、NaOCl(次亜塩素酸ナトリウム)が最も高い殺菌力を持つと示されています:
https://pubmed.ncbi.nlm.nih.gov/6948886/
しかし、この薬液も「十分な時間」と「適切な濃度」が必要です。
治療中の唾液の混入=即アウト
治療中に唾液が侵入すると新たな細菌が入るため、治療の成功率は大幅に低下します。
それにも関わらず、一般の根管治療では ラバーダムが使われないケースが多い のが現状。
Cochrane Review(2016)では、ラバーダム使用が成功率を上げる としています:
根管治療が失敗する典型的パターン
あなた、または多くの患者が経験する “よくある失敗パターン” はこんな形です。
- 手探りで根管を探す(入口が見つからない)
- カーブの奥の細菌が取り残される
- 洗浄時間が足りずバイオフィルムが消えない
- ラバーダム不使用で治療中に唾液が入る
- 根の先端までしっかり封鎖されない
- → 数ヶ月〜数年後に 再感染(根尖病変) が発生
- → 「また治療が必要です」「最終的には抜歯です」
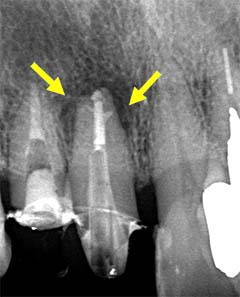
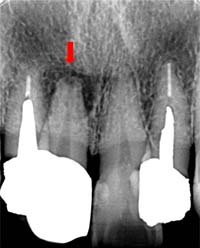
 根尖病変
根尖病変
このように、工程の1つが欠けても失敗につながるのが根管治療です。
保険治療の限界
保険の根管治療には「構造的な限界」がある
一般的な保険診療で行われる根管治療は、多くの場合「最低限の痛みの改善」を目的として設計されています。しかし、根管治療に求められる本質は、“根管内の細菌をどれだけ取り除き、再感染を防げるか”であり、この点において保険診療には避けられない制約があります。
ここでは「なぜ保険治療だと再発しやすいのか」を、エビデンスを交えて分かりやすく説明します。
治療時間が短く、工程を十分に行えない
保険診療では、
- 1回あたりの治療点数が低い
- 1患者あたりに長時間を割くことが難しい
という制度的制限が存在します。
結果として起こりやすいのが、
- 十分な洗浄時間を確保できない
- 根管の探索(見えない入口探し)に時間をかけられない
- 治療回数を増やせない
- 細菌除去の精度が落ちる
という構造的問題です。根管治療は“時間をかければ成功率が上がる治療”であるため、この制限は極めて大きなハンデとなります。
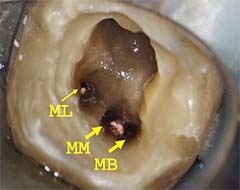
マイクロスコープは保険外 → 肉眼による“手探り治療”
根管は肉眼では見えません。
そのため、保険治療では根管の入口を、
- 感覚
- 器具の手触り
- 経験
で探す必要があります。
一方、マイクロスコープによる治療は 20倍以上の拡大視野 で根管内を確認できます。
Rubinstein & Kim(1999)は、マイクロスコープを用いることで再治療率が改善する と報告しています:
https://www.sciencedirect.com/science/article/pii/S0099239999803987
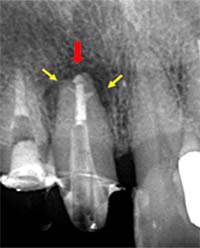
 マイクロスコープによる拡大視野
マイクロスコープによる拡大視野
保険治療のほとんどが“見えない治療”であることは、成功率の差に直結します。
ラバーダム(防湿)が使用されない
根管治療中に唾液が1滴でも侵入すると、その細菌が原因となり根尖部の炎症(根尖病変)が再発します。にもかかわらず、保険治療ではラバーダムが必須ではないため、未使用の医院も多いという現実があります。しかしラバーダムの効果については、Cochrane Review(2016)で 「根管治療の成功率を向上させる」ことが示されています:
https://pubmed.ncbi.nlm.nih.gov/27374200/
つまり、防湿の有無で成績が大きく変わるのです。
使用する器具・材料に制限がある
保険治療で用いられる材料には、以下の制約があります。
- ステンレスファイル(湾曲した根管で折れやすい)
- 封鎖性が弱いシーラー
- ガッタパーチャ主体の根管充填
- 肉眼または簡易ルーペのみ
- 器具・材料のコスト制限
一方、精密根管治療で用いられる
- Ni-Tiファイル(柔軟で折れにくい)
- MTA・バイオセラミック(封鎖性が高い)
- 高倍率マイクロスコープ
- CT撮影による3D診断(感染根管治療の場合のみ保険適用)
 |
 |
 |
| MTA | CT | 高倍率マイクロスコープ |
などは、保険適用外のため、一般診療に組み込むことが困難です。もちろん、保険治療だから悪い、ということではありません。目的が違うのです。
保険治療の目的は、「痛みを緩和し、最低限の治療を行う」。
自費の精密根管治療の目的は、「原因細菌を徹底的に除去し、再発を防ぎ、歯を保存する」。
この違いが、成功率の差として数字に表れます。
科学的にも“成功率に差がある”ことが証明されている
Ng YL, Mann V, Gulabivala(2007–2011)のメタ分析では、保険治療のスタンダードである“肉眼 × ラバーダムなし × ステンレス器具”の治療成功率は50〜60%。 一方、マイクロ × ラバーダム × NiTi × MTAの精密根管治療は85〜95%。
https://pubmed.ncbi.nlm.nih.gov/21219394/
つまり、設備の違いではなく、工程と環境の違いが成功率を40%前後も変えるという科学的根拠が示されているのです。
当院の精密根管治療とは
当院の精密根管治療とは
“見える × 防ぐ × 洗う × 封鎖する × 標準化する”
当院が提供する精密根管治療(Microscopic Endodontic Therapy)は、一般的な根管治療とはまったく別の治療体系です。一般的な根管治療は「感染した神経を取り除き、簡易的にお薬を詰める」ことが目的であるのに対し、当院の精密根管治療は、「歯をできる限り長く保存するために、再感染の原因を徹底的に取り除き、科学的根拠に基づく工程を一つも省略せず行う」という考えのもとに設計されています。そのため、技術・設備・材料・治療時間が大きく異なります。
 |
 |
| 術前 | 術後 |
“見える治療”が成功率の前提
マイクロスコープを使うことで、肉眼の20倍以上に拡大して治療できます。
- 根管の入口の位置
- 側枝の存在
- 器具が折れて残っているか
- 歯の亀裂や破折
- 根管内の汚れや感染源
これらを「見ながら」治療できるため、取り残しが劇的に減ります。
Rubinstein & Kim(1999)はマイクロスコープを用いると成功率が明らかに向上すると報告しています:
https://www.sciencedirect.com/science/article/pii/S0099239999803987
肉眼とマイクロの差は、治療成績に直結します。
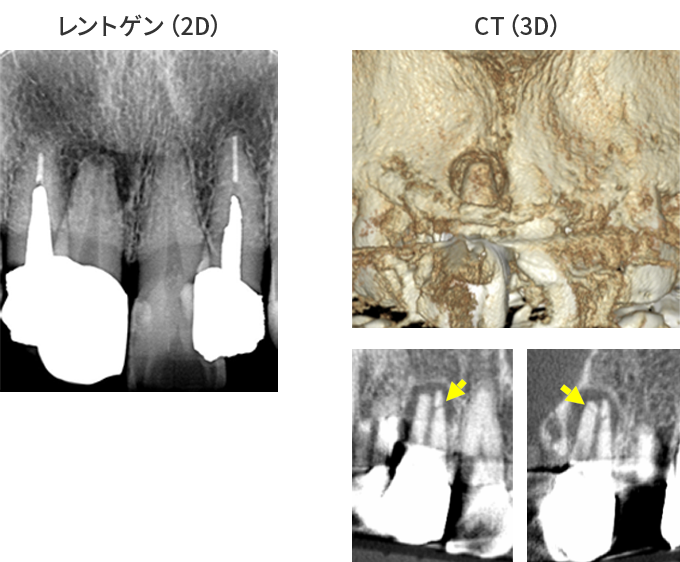
CT撮影で根の状態を“立体的”に診断
レントゲンは2Dですが、CT(3D)では病変の広がり・分岐・湾曲・破折線を正確に把握できます。
特に、
- 他院で治らなかった根尖病変
- 大臼歯の複雑な形態
- 器具破折の有無
- 嚢胞の存在
などはCTでしか判断できません。“診断の精度=治療の成功率” であるため、CT診断は必須です。
ラバーダムを全症例で使用
根管治療中の唾液の侵入は、再感染の最も大きな原因です。にもかかわらず、ラバーダム使用率は全国的に低いままです。当院では、全症例でラバーダムまたはアイソレーションを使用します。
Cochrane Review(2016)でもラバーダム使用が成功率を向上させると明確に記載されています:
Ni-Tiファイルで安全かつ確実に形成
従来のステンレスファイルでは、湾曲した根管で折れる・追従できないなどの問題があり、成功率が不安定になります。Ni-Tiファイルは高い柔軟性を持ち、複雑な形態でも均一な形成が可能です。
Peters OA(2004)もNiTiファイルが形成精度を改善すると報告:
https://pubmed.ncbi.nlm.nih.gov/15085044/

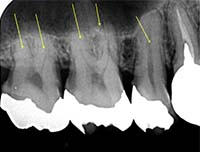
MTA / バイオセラミックで“漏れない根尖封鎖”
根の先端(アペックス)に薬を詰める工程は、成功率に最も影響する部分です。
MTA・バイオセラミックは、
- 高い封鎖性
- 殺菌性
- 生体親和性
- 骨の再生を促す性質
があるため、現代根管治療の“標準材料”とされています。
Torabinejad(1995)もMTAは従来材料より漏洩が極めて少ないと報告:
https://pubmed.ncbi.nlm.nih.gov/7673829/
根尖封鎖の比較
 |
 |
| MTA根充前 | MTA根充後 |
「全工程を標準化」して、誰にでも同じクオリティを提供
根管治療で最も難しいのは、治療の質にブレが出やすい>ことです。
当院では、
- 高い封鎖性
- 殺菌性
- 生体親和性
- 骨の再生を促す性質
これらを例外なく全症例で必ず実施しています。標準化=成功率の安定化を意味します。
治療が「術者の経験に左右されない」ように、工程を細かくプロトコル化しています。
精密根管治療の目的は“歯を保存すること”
目的が明確に違います。
-
保険の根管治療
→ 痛みをとり、最低限の治療を行う -
精密根管治療
→ 細菌を徹底的に除去し、再発を防ぎ、歯を長期的に残す
この目的の違いが、治療時間/設備/工程/材料/成功率すべての違いを生んでいます。
標準化
成功率を最大化する「標準化ステップ」
全症例で必ず実施する“当院独自の治療プロトコル”
根管治療の成功率は、工程の1つでも欠けると下がるという特徴があります。つまり、どんなに上手な医師でも、どんなに高性能な機器を導入していても、
- ラバーダムをしない
- 洗浄が不十分
- 側枝の取り残し
- 形成が不均一
- 隔壁をしない
このどれか1つが欠けるだけで再発リスクが高まります。
側枝の取り残し
 |
 |
| 術前 | 当院にて根充 |
そこで当院では、「成功率に直結する全7工程を、例外なく毎回行う」という標準化(Standardization)を徹底しています。
この標準化こそ、他院で治らなかった歯でも改善する可能性が高い理由です。以下では、当院の全工程を詳しくご紹介します。
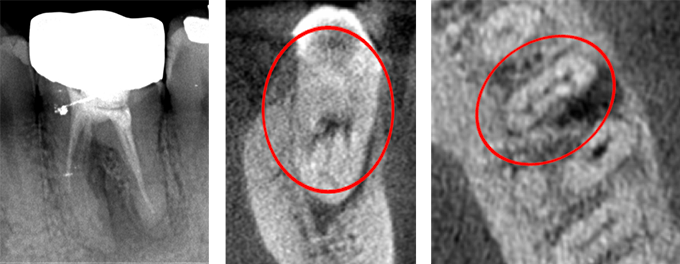
CTによる3D診断(すべての症例で実施)
根の病変や分岐、破折などは、レントゲンでは限界があります。
CT(3D)を用いることで、
- 病変の正確な範囲
- 根の形態(湾曲・分岐・側枝)
- 根尖部の吸収の有無
- 器具破折(ファイルフラクチャー)
- 嚢胞の存在
- 歯根破折の疑い
などを立体的に評価できます。CT診断の精度は、そのまま治療方針の精度につながります。

ラバーダム100%使用
治療中の“唾液混入”=再感染です。
Cochrane Review(2016)でも、ラバーダム使用が成功率を上げることが示されています:
https://pubmed.ncbi.nlm.nih.gov/27374200/
当院では、全症例で必ずラバーダムまたは完全アイソレーションを行います。

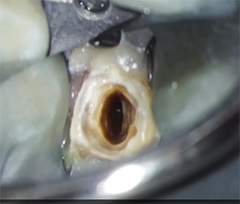
マイクロスコープによる可視化処置
肉眼の20倍以上に拡大された視野で、以下を確認しながら治療します。
- 根管の入口(オリフィス)
- 側枝の位置
- 歯根の破折線
- 破折ファイルの残存
- カルシフィケーション(石灰化)
- 仮封下の漏洩
- 根尖部の微細な亀裂
Rubinstein & Kim(1999)は、マイクロスコープ使用により治療成績が改善すると報告しています:
https://www.sciencedirect.com/science/article/pii/S0099239999803987
可視化なしでは不可能なレベルの精度で治療できます。

Ni-Tiファイルで安全・正確な根管形成
従来のステンレスファイルは固く、折れやすく、湾曲根管に追従できません。Ni-Ti(ニッケルチタン)ファイルは柔軟性が高く、カーブの強い根管でも均一に形成できます。
Peters OA(2004)でも、NiTiファイルが形成精度を改善し、安全性を高めると示されています:
https://pubmed.ncbi.nlm.nih.gov/15085044/
形成が均一でないと、洗浄も封鎖も不完全になります。

NaOCl+EDTAによる化学的洗浄
根管治療の“本丸”はバイオフィルムの破壊です。NaOCl(次亜塩素酸ナトリウム)は最も強力な抗菌作用を持つ洗浄剤であり、Bystrom & Sundqvist(1983)により効果が証明されています:
https://pubmed.ncbi.nlm.nih.gov/6948886/
当院では、
- 規定濃度
- 規定時間
- 温度管理
- 超音波活性化
などを組み合わせ、根管内の細菌を最大限まで減らす治療を行います。
洗浄の質が成功率を大きく左右します。

MTA / バイオセラミックによる3次元根尖封鎖
根の先端に行う“根尖封鎖”は、治療の成否を左右する超重要工程です。
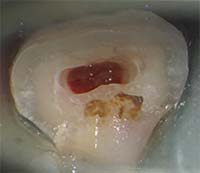 |
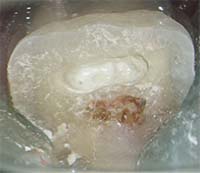 |
| MTA充填前 | MTA充填後 |
MTA・バイオセラミックは、
- 封鎖性が高い
- 硬化後の安定性が良い
- 骨の治癒を促す
- 組織親和性が高い
- 再感染が起きにくい
という特徴があり、現代の根管治療のゴールドスタンダードといえます。
Torabinejad(1995)もMTAは従来材料より漏洩が極めて少ないと報告しています:

隔壁形成・支台築造で再感染を防止
治療直後に唾液が入ると、どれだけ綺麗に治療しても再感染します。そのため、
- 診療開始後すぐに隔壁を設置(→STEP2ラバーダムの項目へ移動)(隔壁はラバーダムをかける時に設置します。)
- プロビジョナルで再感染を防止
- 必要に応じて即時築造
- 仮封材の厚みを十分に確保
これらを“標準化”し、治療終了から補綴(クラウンなど)までの間の感染を防ぎます。
標準化=「誰でも同じ成功率」を実現できる治療
根管治療は本来、術者の経験や勘によって治療精度が変わりやすい分野です。しかし、当院では科学的根拠に基づく工程を 完全にプロトコル化し、必ず実施します。
つまり、「治療の質が術者の経験に左右されない」というのが当院の最大の強みです。
この徹底された標準化が、他院で治らなかった難症例でも改善できる理由です。
根管治療(保険)と精密根管治療(自費)の比較
保険治療と精密根管治療の“本質的な違い”
学術論文と臨床エビデンスに基づく完全比較
患者さんにとって、「保険治療と精密根管治療の違い」は非常に分かりにくいテーマです。
しかし、根管治療の成功率・再発率・抜歯リスクに直結するため、この違いを正しく理解することは、「歯を残せるかどうか」を左右するほど重要です。
ここでは、学術的根拠に基づき、両者の違いをわかりやすく比較します。
比較表
保険の根管治療と精密根管治療の科学的比較
| 項目 | 保険の根管治療 | 精密根管治療 | 学術的根拠 |
|---|---|---|---|
| 視野(可視化) | 肉眼中心 | マイクロスコープで拡大視野 |
マイクロスコープ下の治療で高い成功率が 報告されている (Rubinstein & Kim 1999) |
| 防湿(再感染対策) | 未使用の医院も多い | ラバーダム100%使用 |
ラバーダムは再感染防止に重要 (Cochrane Review 2016) |
| 洗浄(細菌除去) | 時間制約あり | 化学的洗浄を十分に実施 |
NaOClが細菌除去に有効 (Bystrom & Sundqvist 1983) |
| 根管形成 | ステンレス器具中心 | NiTiで湾曲にも対応 |
NiTiは形成精度と安全性を向上 (Peters 2004) |
| 根尖封鎖 | GP+シーラー | MTA / バイオセラミック |
MTAは封鎖性が高い (Torabinejad 1995) |
| 診断精度 | レントゲン(2D) | CTによる3D評価 |
CTは病変や形態の評価精度を向上させる (Patel 2019) |
| 成功率に影響する要因 | 不均一 | 工程を標準化 |
成功率は充填・封鎖・感染管理に依存 (Ng 2007–2011) |
比較からわかる3つの本質的な違い
「見えるか、見えないか」の差は成功率を決定する
根管治療の難しさは、肉眼では見えない空間を治すことにあります。
- 根管の入口
- 分岐の位置
- 側枝の存在
- 器具破折の確認
- 根の割れ(破折線)
これらは肉眼では絶対に見えません。マイクロスコープがあると、“見ながら治療できる”ため、成功率が大幅に改善します。
これは Rubinstein & Kim(1999)の論文でも明確です。
防湿(ラバーダム)をしない治療は再発リスクが高い
ラバーダムがなければ、治療中に唾液が侵入して再感染が起こります。
Cochrane Review(2016)でラバーダムが成功率を上げることが証明されています。当院では例外なく100%使用することで、再感染を限りなくゼロに近づけています。
“封鎖”の質が歯の寿命を決める
根の先端をどの材料で封鎖するかは、再発率を左右する重要ポイントです。 MTA・バイオセラミックは、
- 漏れにくい
- 殺菌性が高い
- 骨再生を促す
という優れた特性があります。 Torabinejad(1995)の研究では、MTAは従来の材料より圧倒的に漏洩が少ないと報告されています。
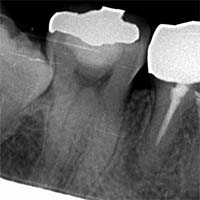 |
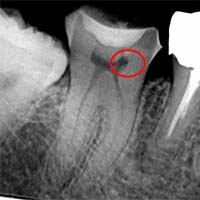 |
| 術前 | 術後(封鎖) |
「工程」と「環境」の差が成功率の差
保険治療と精密根管治療の差は、技術の差ではなく“工程”と“環境”の差です。
- 見えること
- 時間をかけられること
- 感染を確実に防ぐこと
- 高い封鎖性を得ること
- 全工程を標準化すること
これらが整ったとき、治療成功率は 85〜95% に達します。
(Ng YL, 2007–2011:https://pubmed.ncbi.nlm.nih.gov/21219394/)
外科的歯内療法(歯根端切除)・難症例への対応
他院で治らない症状・難症例にも対応
「抜歯」と言われた歯でも残せる可能性があります
精密根管治療を希望される多くの患者さんが抱えている悩みは、
- 「何度も治療したのに治らなかった」
- 「抜歯と言われてしまった」
という切実なものです。結論から言うと、そうした歯でも “残せる可能性がある” ケースは決して少なくありません。当院では、以下の難症例においてもCT・マイクロスコープ・MTA治療を用いることで、歯を保存できた症例が多くあります。
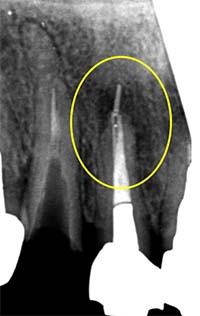 |
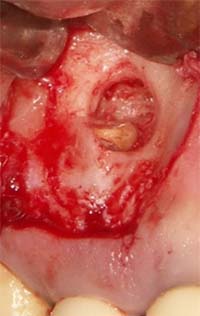 |
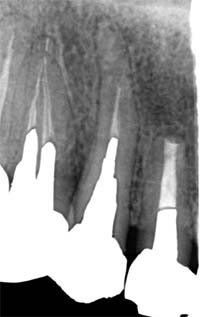 |
| 術前 | 歯根端切除 | 術後 |
再根管治療(やり直し)
再根管治療は、一次治療よりも難易度が高い分野です。なぜなら、前回の治療の取り残し・誤った形成・薬剤の残存・破折などが原因で再発するため、リカバリーが難しくなるからです。
再根管治療が必要になる典型例:
- 過去の治療でラバーダムが使われていなかった
- 不十分な洗浄
- 根尖まで薬が届いていない(ショート充填)
- 歯の中に“段差”や“パーフォレーション”がある
- 根の先端に大きな病変がある
- 破折ファイルが残っている
一般的に、再根管は成功率が下がると言われていますが、当院ではCT×マイクロ×NiTi×MTAの併用により成功率を大きく改善できます。
器具破折(フラクチャードファイル)
根管治療中に、器具(ファイル)が根の中で折れてしまうことがあります。これをフラクチャードファイルと呼びます。肉眼で見えない位置にある場合、取り除くのは非常に難しい処置ですが、マイクロスコープ下であれば、破折片の位置を直接確認し、特殊な器具で除去できる場合があります。
- 可視化あり → 破折片の除去成功率が上がる
- 可視化なし → 折れたままの状態で封鎖され再発の原因になる場合がある
この差は劇的です。
Rubinstein & Kim(1999)の研究でも、マイクロを使った治療の成功率が有意に向上することが示されています:
https://www.sciencedirect.com/science/article/pii/S0099239999803987
破折ファイルの除去
 |
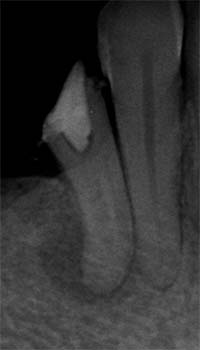 |
| 破折ファイル | 除去後 |
大きな根尖病変(根の先の膿・嚢胞)
根の先端に大きな“黒い影(透過像)”がある場合、それは細菌感染によって骨が溶けた状態を示します。
診断ではこの病変を立体的に観察できます。
病変の大きさ=歯が残せない、ではありません。MTAの封鎖力の高さにより、根の先端の炎症が治まり、骨が再生していく症例は多くあります。
Torabinejad(1995)MTAの高い封鎖性・生体親和性:
歯根破折(完全破折・部分破折)
歯根の完全破折は保存が難しいケースですが、マイクロスコープとCT(3D)で破折線の走行を詳細に評価することで、
- 部分的な破折
- 根の先端だけの破折
- 裂溝状の微細な破折
である場合、保存できる可能性があります。破折線は肉眼では見えません。マイクロスコープとCT(3D)でないと診断そのものが不可能です。
通常処置で治らない症例では「外科的歯内療法」を行う
通常の根管治療(歯の上からの治療)で改善しない場合は、外科的歯内療法(歯根端切除術)が適応になります。
歯根端切除術とは
歯茎の小さな切開からアクセスし、
- 根の先端(3mm前後)を切除
- 病変を除去
- 根の先をMTAで逆根管充填
する治療です。
この治療は、外科+精密根管治療の両方の技術が必要な高難度治療ですが、成功率は非常に高いことが知られています。
Del Fabbro(2010)のレビューでは、マイクロスコープ下での外科的歯内療法は成功率が高いと報告:
https://pubmed.ncbi.nlm.nih.gov/20117164/
抜歯の前に検討すべき治療法です。
「他院で抜歯と言われた」が残せる理由
それは、当院では“見える環境”で治療しているからです。
- CTで3D評価
- マイクロスコープで20倍以上に拡大
- MTA・バイオセラミックによる封鎖
- 全工程標準化
- 再感染ゼロをめざす隔壁形成
これらが揃うことで、一般的には残せないと言われるケースも保存できる可能性があります。
自費診療の理由
なぜ精密根管治療は「自費診療」なのか
当院の精密根管治療は保険ではなく「自費診療」で行っています。
保険制度は、「最低限の痛みの改善を行うための治療」を前提に点数が設定されています。
一方、精密根管治療の目的は「歯を長期的に残すために、徹底的に細菌を除去し、再感染を防ぐこと」というまったく別の価値観で成り立っています。
目的が違うため、必要な設備・時間・材料・治療工程もまったく異なります。
自費診療(精密根管治療)が必要な5つの理由
治療時間を十分に確保するため
根管治療は工程の質が成功率を大きく左右します。しかし、保険診療では1回の治療に時間をかけることが構造的に難しく、洗浄・形成・診断などに十分な時間を確保できません。
精密根管治療では
- CT診断
- マイクロスコープ下での形成・洗浄
- 超音波活性化
- MTA封鎖
- 隔壁形成
といった工程をすべて行うため、1歯につき十分な時間が必要となります。
高精度な機器・材料を使用するため
精密根管治療には以下の設備・材料が不可欠です。
- マイクロスコープ(肉眼の20倍以上)
- CT(3D画像)
- Ni-Tiファイル(湾曲にも対応)
- MTA / バイオセラミック(高い封鎖性)
- 高性能洗浄システム
- 高品質隔壁材料
これらはすべて保険適用外のため、“保険治療の枠内”では提供できません。しかし、これらの要素を省略すると、成功率・再感染率が大きく変わるため、当院では必ず使用しています。
工程を省略しないため
根管治療は、STEPのどこかが抜け落ちた瞬間に再発リスクが跳ね上がる治療です。
当院の精密根管治療では、
- CT診断
- ラバーダム
- マイクロ
- NiTi形成
- NaOCl+EDTA洗浄
- MTA封鎖
- 隔壁形成
を標準化し、すべての症例で必ず実施します。質の高い治療を安定して提供するには、保険の枠では不可能です。
学術的根拠に基づいた治療を再現するため
現代の歯内療法学会が推奨する治療体系は「可視化 × 防湿 × NiTi × MTA」です。
これらをすべて満たした場合、成功率は85〜95%に達することがNg YL(2007–2011)のメタ分析でも示されています:
https://pubmed.ncbi.nlm.nih.gov/21219394/
保険治療では50〜60%。
この差は、工程をどれだけ科学的に再現できるかで生まれます。
歯の保存を最優先の価値としているため
抜歯を避けたい、歯を長く残したいという患者の希望に応えるには、精密根管治療以外に選択肢はありません。インプラントが悪いわけではありませんが、自分の歯に勝るものは存在しないのが医学的事実です。
だから当院は、“歯を残したい患者”のために、自費診療で「質を犠牲にしない治療」を提供しています。
精密根管治療の症例
症例1
※表は左右にスクロールして確認することができます。
| 年齢 | 50歳 |
|---|---|
| 性別 | 女性 |
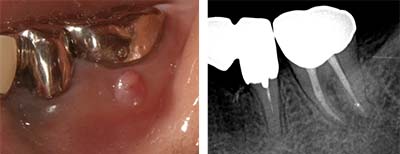
| 主訴 | 左下一番奥歯の歯肉が腫れてひびく感じがして圧がかかると痛い。左下7番のクラウン(金歯)は1年位前に入れた。 |
初診時
|
|
CT撮影による3D診断
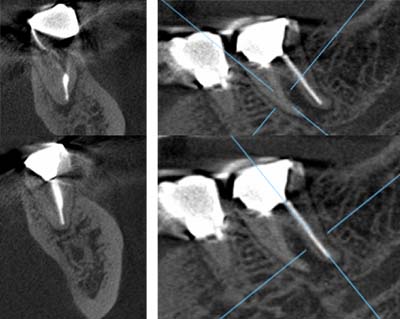
|
|
クラウン(金歯)と充填物除去後
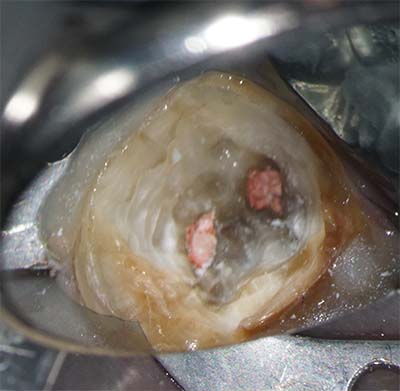
|
MTA根充
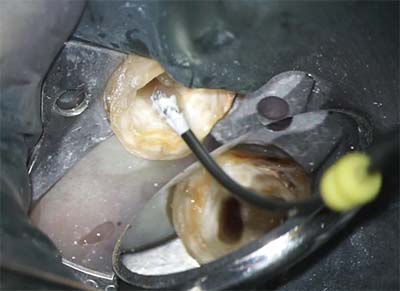
|
MTA根充後

|
症例2
※表は左右にスクロールして確認することができます。
| 年齢 | 53歳 |
|---|---|
| 性別 | 女性 |
| 主訴 | 他院で2~3年前に歯根端切除した前歯が腫れて痛む |
| 所見 | #11に腫脹が認められる |
初診時(腫脹が認められる)
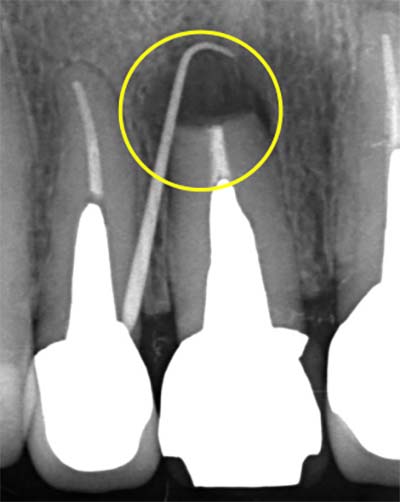
|
MTA根充
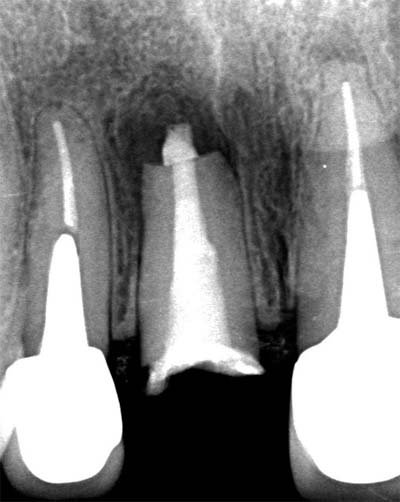
|
根充後20日(影が消える)
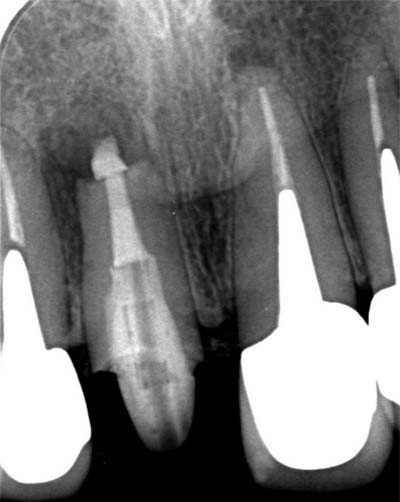
|
症例3
※表は左右にスクロールして確認することができます。
初診時(術前)
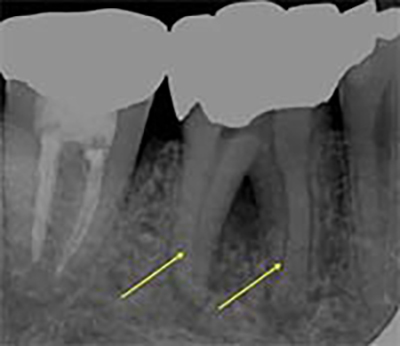
|
|
術後
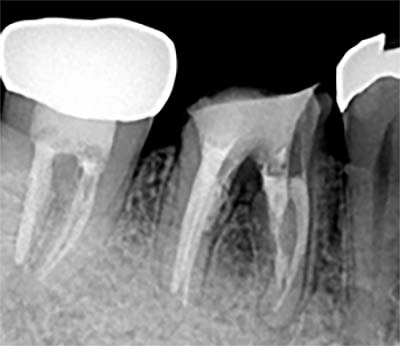
|
術後
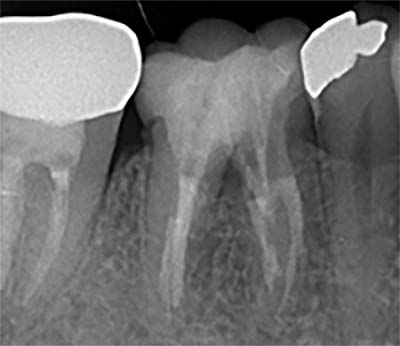
|
症例4
※表は左右にスクロールして確認することができます。
| 年齢 | 71歳 |
|---|---|
| 性別 | 男性 |
| 主訴 | 右下の歯茎が腫れて痛む |
術前
|
術後
|
精密根管治療の無料相談
精密根管治療で後悔しないために、まずは相談だけでもOKです。
根管治療は内容が難しく、
「自分の歯がどういう状態なのか」
「本当に治せるのか」
「どれくらいの費用がかかるのか」
といった不安が多い治療です。そこで当院では、精密根管治療を検討している方に無料相談を実施しています。
無料相談で行う内容
現在の症状のヒアリング
痛みの種類、発症の経過、どのような治療を受けてきたかを丁寧に聞き取ります。
必要最小限の検査
※必要時のみ実施します。
歯が残せる可能性の説明
病変の広がりや根の状態を分かりやすく説明します。
治療の流れ・期間・費用の案内
「何回通う?」「期間は?」「費用は?」を明確にします。
*無理な勧誘・即決は一切なし
治療するかどうかは後日で構いません。相談は“判断材料”を得るための時間です。
こういう方に特におすすめ
- 他院で「抜歯」と言われた
- 治療しても痛みや腫れが続いている
- 再根管治療でも治らなかった
- 大きな根尖病変があると言われた
- マイクロスコープ治療を受けたい
- 精密根管治療の費用を知りたい
FAQ(よくある質問)
Q. 痛みはありますか?
麻酔をするため、治療中の痛みはほとんどありません。治療後の鈍痛が数日続くことはありますが、通常は自然に治まります。
Q. 何回通えばいいですか?
歯の状態によりますが、精密根管治療は1〜2回で完了することも可能>です。
再根管治療や難症例では回数が増える場合もあります。
Q. 他院で途中の状態でも相談できますか?
可能です。むしろ「途中で治療が中断しているケース」は多く、CTとマイクロスコープで適切に再評価します。
Q. 抜歯したほうが良いケースはありますか?
完全破折(縦破折)は保存が難しいケースです。しかし、微細破折・根尖部のみの破折であれば保存可能な場合もあります。
Q. インプラントと迷っています。どっちが良いですか?
医学的には“歯が残せるなら残す”が原則です。当院では、歯の保存が困難な場合のみ代替案を説明します。
まとめ
精密根管治療は、見える/防ぐ/洗う/封鎖する/標準化する、この5つを満たすことで、成功率が85〜95%に達する治療です。
保険治療との違いは“技術の差”ではなく、治療の目的・工程の質・再感染を防ぐ環境の違いによって生まれます。
抜歯を回避したい方、
痛みが続いてつらい方、
他院の治療で改善しなかった方へ。
あなたの歯を残すための方法は、まだ残されている可能性があります。まずは、無料相談をご利用ください。
科学的根拠に基づく精密根管治療で、あなたの歯を守るお手伝いをいたします。




